脑转移瘤
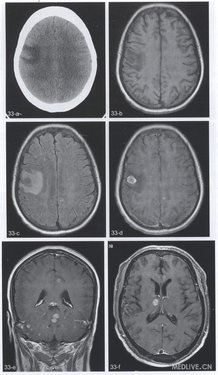
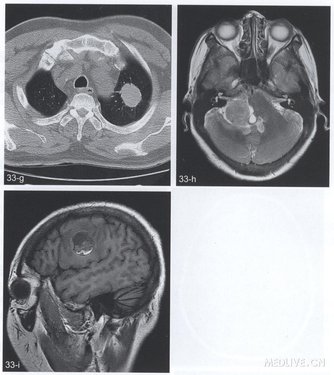
【简要病史】4个病例。例1(图33a~e),女,54岁。乳腺癌术后1年,头痛、言语不清、肢体麻木1周。例2(图33f,g),男,59岁。头痛2个月。例3(图33h),女,50岁。头痛、右听力下降1个月。例4(图33i),右侧颈部恶性黑色素瘤术后2个月头痛。
【CT与MRI所见】例l(图33a),CT平扫显示右侧额叶局限性低密度灶。T1WI(图33b)病变呈圆形,边缘信号较高。FLAIR序列(图33c)幕L脑实质多发高信号灶。增强T1Wl(图33d,e)幕上、下脑实质多发结节状及点状强化灶。例2,轴位增强T1WI(图33f)右丘脑腹内侧结节状明显强化灶。胸部CT(图33g)显示左肺尖结节。例3,轴位T2WI(图33h),右侧桥臂稍高信号肿块。例4,矢状位T1WI(图33i)显示右侧额叶类圆形病变,内见高信号成分。
【手术后病理诊断】例1,乳腺癌脑实质多发转移。例2,细支气管肺泡癌右侧丘脑转移。例3,右侧桥臂转移瘤(来源不明)。例4,右额叶恶性黑色素瘤转移。
【病理与临床特点】脑实质转移瘤( parenchymal metastases)是颅内最常见肿瘤(约50%)。原发肿瘤依次为肺癌、乳腺癌、胃肠道及泌尿道癌、恶性黑色素瘤。据统计,恶性肿瘤尸解脑转移率达25% 。病理典型表现为境界清楚的结节或肿块,囊性者内部为出血、坏死及黏液样物,瘤周水肿明显,常见间变、坏死及血管增生。好发于中老年患者。常多发(60%~85%),少数单发。典型部位为幕上脑实质皮髓质交界区( 80%),幕下约占15%。大小为肉眼难以分辨到数厘米。临床表现差异较大,包括头痛、呕吐、视盘水肿、抽搐、局部神经功能障碍。
【影像学特点】脑实质皮髓质交界区单发或多发结节及肿块,灶周显著血管源性水肿,局部脑回肿胀及脑沟变浅,实性或环状强化。CT平扫一般为等密度,周围环绕较大范围低密度影,少数结节为高密度(见于肺癌、黑色素瘤、绒癌、肾细胞癌、小圆细胞肿瘤、乳腺癌等)。
钙化率约5%或更低,肺癌及乳腺癌最常见。增强扫描显著强化,双倍剂量对比剂增强有助于发现更多转移灶。另外,增强扫描需行延迟扫描,若注射对比剂后立即扫描,漏诊率可达10%左右。MRI上转移瘤信号根据是否出血而有不同。T1WI上非出血性者为稍低信号,黑色素瘤及出血性转移瘤为高信号。T2WI上多为高信号,显示为皮髓质交界处或白质内单发或多灶性局部高信号。但黏液性肿瘤及核质比较大的肿瘤可为T2WI低信号,出血时也可显示低信号成分。FLAIR上一般为高信号。T2*WI与SWI上瘤内出血呈低信号。增强T1WI是检出脑转移瘤最佳手段,尤其是双倍剂量对比剂增强加磁化传递技术最为敏感,典型表现为脑实质多发结节状、点状及环状强化,可显示合并的脑膜转移。DWI-般无扩散受限,ADC值增大。MRS上Cho明显升高,可有Lac与Lip峰。CT与MR灌注成像可见CBV与PS增大。
【鉴别诊断】①脑脓肿:感染症状,增强扫描环内壁光整,DWI扩散受限及ADC值降低;②高级别星形细胞瘤与间变性少突胶质细胞瘤:浸润性更强,界限不清,位置深在,DWI扩散受限;③脑梗死:位于某一血管分布区,一般无环形强化,DWI上扩散受限,CTA与MRA显示血管闭塞或狭窄;④多发性硬化:好发于脑室旁白质,胼胝体及穹隆受累,增强扫描呈条状、马蹄状强化,患者较年轻。
【简要讨论】本病常见,有时甚至先发现脑转移,而后才检出原发瘤。最佳影像学检查为CT 与MRI增强扫描,双倍甚至三倍剂量对比剂及延迟扫描效果更佳。